第64回 CTによる安全・安心な”矯正用インプラント埋入”・・①
矯正用インプラント(以下MIと呼びます)は、”矯正歯科界の産業革命”と呼ばれるほどだれもが認める有効なアイテムで、ここ2,3年急速に普及してきました。MIについての詳細は、歯並びの話の<第45回 ”矯正用インプラント”は必需品>をご覧ください。
当クリニックでもMIを積極的に利用していて、現在までに延べ250本以上使用しています。その経験から、改善点や留意点も数多く得ることができ、さらなる有効な活用法を日々模索しています。
一方、矯正医からは、どのような症例に対しどこへMIを埋入すればいいのですか?という声をよく耳にします。ケース別の一般的な埋入位置というのは決まっているのですが、難症例や各種要因(骨量・骨質不足、歯牙の移動量大等)によって制約のあるケースは、困難を極めることがあります。
そこで、安全・確実にMIを利用するために、当クリニックでは、院内に設置されている”歯科用CT”を最大限活用するようにしています。シュミレーションを十分行い、ガイドとなる”外科用ステント”を利用することにより、イメージした通りの埋入が可能です。矯正診断と外科的手技の両方が歯科医には求められます。
一昔前は外科や抜歯が必要だったケースを、非外科、非抜歯で合格点のゴールを目指すため必ず必要なMIの的確な埋入法、そして処置後の検証への取り組みをご紹介致します。
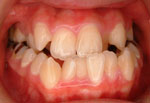
図Aは、”反対咬合(受け口)”を主訴に来院された方のパノラマレントゲンです。一見して、上顎骨が非常に小さく、逆に下顎骨が非常に大きいことが推察されます。後に述べますが、外科矯正が第一選択であることは、誰の目にも明らかなケースでした。
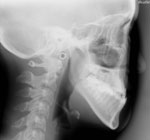
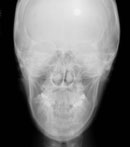
図Bが側面からのレントゲン(通称側方セファロ{LA})、図Cが正面からのレントゲン(通称正面セファロ{PA})です。LAから、下顎骨が前下方へ過成長した超ハイアングルケースといえます。図Cから、顎骨の偏位も明らかになりました。
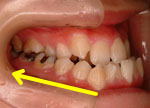
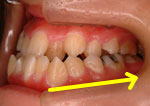
図D(右側面観)、図E(左側面観)です。顕著な骨格性の下顎前突ですので、図D,Eの黄色矢印の後方に大きく歯牙移動しなみと正常な咬合にならないケースです。
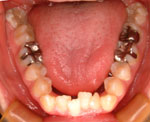
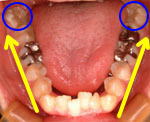
図Fが下顎咬合面観です。歯列弓が狭窄し、前歯部分は叢生(乱杭歯)状態でした。非外科で治療する場合、図Gの青丸の歯牙(親知らず)を抜歯した後、黄色矢印の方向に、10㎜程度大きく後方移動しなければいけない難症例といえます。
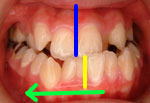
また、図Hが正面観で、図Iのように、青線(上顎の正中)と黄色線(下顎の正中)がずれており、黄緑線の方向に是正する必要がありました。
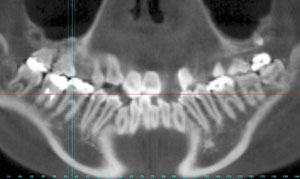
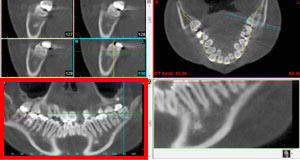
図JがCTによる3方向からの断面像です。下顎骨のどの部位にどの程度の骨量が存在するか?骨質・形態も含め、MIを埋入する位置を検討します。
この患者さんの場合、下顎歯牙全体の大幅な後方移動に通常MIを埋入するのですが、臼歯部(奥歯)の頬側に十分な骨量が存在していませんでした。
図Kが図Jの赤四角枠を拡大したパノラマミック像です。前歯部分には骨量が十分ありましたが、下顎歯列の後方移動時に固定源として利用したい臼歯部の頬舌側のボリュームが不足していました。
しかも、このケースは10㎜以上の後方移動が必要です。骨量、できれば皮質骨(顎骨の表面に存在する硬い骨)の分厚いところを探していきました。
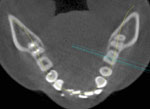
図Lがアキシャル像と呼ばれる咬合面からのX線像です。両側の第三大臼歯(親知らず)周辺に骨のボリュームがある程度ありそうだとわかりました。
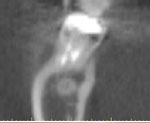
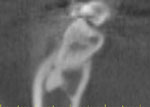
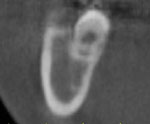
図M~Rはクロスセクションと呼ばれる顎骨を縦に切った時の断面像です。図Mが下顎右側第一大臼歯(6番相当部)付近、図Nが右側第二大臼歯、図Oが左側第二大臼歯、図P,Q、Rが右側第三大臼歯(親知らず)部です。
図Mの赤丸側が頬側、青側が舌側です。図Mのエリアでは、頬側の骨量が少なすぎてMI埋入することは不可能です。同様に、図N、Oの第二大臼歯付近も頬側の骨量が少ないので、MIの埋入は難しいです。
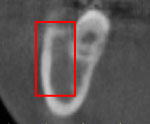
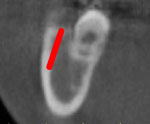
一方、図Pの第三大臼歯付近では、図Qの赤四角の頬側に骨量が十分存在します。仮に、図Qの赤枠内にMIを埋入すれば、第二大臼歯が10㎜以上後方(遠心)移動しても、MIと歯牙が干渉(交錯して当たる)ことはありません。
そこで、図Rの赤線のようにMIを埋入する計画を立てました。この位置にMIを埋入すれば、理論的には10㎜以上の下顎歯牙の後方移動の固定源として利用できます。
また、若干MIの先端を頬側に傾けることにより、皮質骨をネック部と先端の両方でかませることができるいわゆる”バイコーティカル”な強固な固定源となります。
CTによる断面像の診査は、下歯槽管という下顎骨内を走行している神経管の位置を把握できることから、安全なMI埋入のため、神経損傷の回避のためにも必要と考えています。
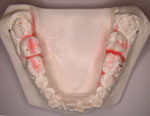
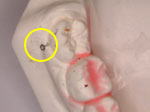
図Sが下顎の模型です。CT像より両側の第三大臼歯の頬側約3㎜の所を起始点としました。
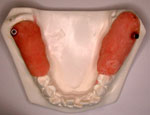
模型上で、図Tの黄色丸部のマーキングのようにMI埋入を計画し、図Uのような、外科処置時のガイドとなる”外科用ステント”を両側別々に作製しました。
チタン製の中空のチューブを介してドリリングすることにより、正確な位置へ埋入が可能です。埋入深度については、事前にCT像で骨頂から頬側への傾きを考慮しバイコーティカルが得られる長さを決定しておきます。
今回の場合、12㎜の埋入型(ヘッドの小さいもの)を採用しました。後に触れますが、口腔内診査により、患者さんの不快感、同部の炎症等を回避するために、付着歯肉エリアに埋入することも重要な点です。
A
B
C
D
E
F
G
H
I
J

K
L

M
N
O
P
Q
R
S
T
U
矯正用インプラントの使用は、”手軽で扱いやすく特別な外科処置のトレーニングなど必要ない”、という認識の歯科医が多いかもしれません。
しかし、症例を重ねるにつれ、問題点や何らかの工夫が必要な場合に遭遇します。”次の一手”が打てるオプションは必要かと思います。
実際の処置ですが、図Vが左側親知らず、図Wが右親知らずを抜歯したところです。CT像の通り、頬側の骨量が十分存在することを確認できました。
次にドリリングのガイドとなる外科用ステントを図Xのように挿入し、ステント上から図&のように起始点となるホールを形成していきます。この際、骨質によりホールの径を調整します。補綴用インプラントの外科手技のノウハウが必要な場面です。
次に、図Yのように、MIを骨内にセルフタップ(手回しにて埋入していきます。埋入トルクを手指で感じながら、十分なトルク値を与えます。埋入深度は、骨内に何㎜入れるのか、事前のCT像から算出し、粘膜の厚みも考慮し)最終決定します。
図Zがほぼ埋入が終了したところです。埋入後のCT像での確認、検証については、次回お話させて頂きます。
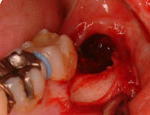
V
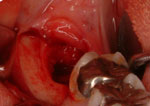
W
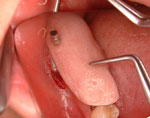
X
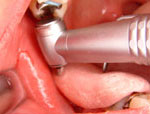
&
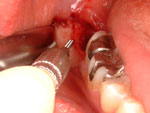
Y
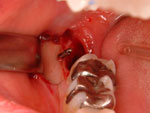
Z
矯正用インプラントは、補綴用インプラントに比較すると、簡便な操作で行える場合がほとんどで、多くのケースは、問題なく臨床にすぐ取り入れることが可能です。
ただし、骨が必要十分存在することが前提となります。本ケースのように、通法ですと埋入したいエリアである下顎臼歯部の頬側の骨量が全域に渡って不足している場合どうするのか?骨がある場所で、しかも、治療上有効利用できる場所を探さなければいけません。
そういった中では、歯科用CTは不可欠になります。3方向からのセクション像を鮮明に解析できる歯科用CTは、診査・診断そして治療上欠かすことができません。解剖学的な種々の情報や回避しなければいけない構造物を3次元的に把握できることは、安心かつ確実な治療の源でもあるともいえます
3次元で骨の形態、骨量を術前に収集し、歯牙移動の方向や量を規定しプランニングに反映できることにより、提示できる治療オプションが増えます。そして治療中、治療後の検証にもCTは一躍かいます。
次回は、埋入されたMIの検証を、CT像からしてみたいと思います。また、骨量が少ない希薄なエリアへのMI埋入を余儀なくされたケースにCTを有効活用した事例の検証もしてみたいと思います。